Скринінг раку шийки матки
Коли здавати ПАП-тест і як готуватися до процедури
Одним із найпоширеніших видів онкозахворювань у жінок, за статистикою Всесвітньої організації охорони здоров’я, є рак шийки матки. За даними Національного канцер-реєстру України, це захворювання частіше зустрічається у жінок віком 30–54 років.
Хвороба розвивається поступово, може тривалий час ніяк себе не проявляти. Тому важливо регулярно робити гінекологічні огляди, щоб вчасно помітити проблему та призначити лікування.
Одним із методів раннього виявлення раку шийки матки є ПАП-тест.
Що це за дослідження, як часто його треба робити та як готуватися до процедури — у матеріалі для DIVOCHE.MEDIA пояснює Ольга Бурка, лікарка акушер-гінекологиня, наукова консультантка медичної лабораторії ДІЛА.
Згідно з дослідженням Human Papillomavirus and Related Cancers, станом на 2023 рік 20,1 мільйона українок віком від 15 років мають ризик розвитку раку шийки матки (далі — РШМ). За даними Національного канцер-реєстру, торік діагноз поставили 2962 жінкам. З них 22,8% дізналися про свою хворобу на профілактичному огляді.

«Це дуже малий відсоток. Усе інше — звернення жінок, в яких були прояви захворювання. Але ж найкраще виявити не рак шийки матки, а стани, які йому передують. Тобто передракові клітини. Тоді лікування буде ефективним і, в принципі, можна не допустити розвитку хвороби. Якщо передракові стани не помітили вчасно, то ліпше, звісно, коли рак виявили на першій стадії. Залежно від виявленої стадії раку — початкової, другої, третьої чи четвертої — ефективність лікування та якість життя відрізнятимуться», — говорить Ольга Бурка.
Здавалося б, не маючи скарг, достатньо обстежитися на статеві інфекції, здати мазки на вагінальну мікрофлору — і все. Але відсутність запалення не виключає інших змін, зокрема на шийці матки.

Передракові стани й навіть рак на початку не мають відчутних симптомів, тож гінекологи радять до своїх регулярних чекапів додати скринінг на рак шийки матки.
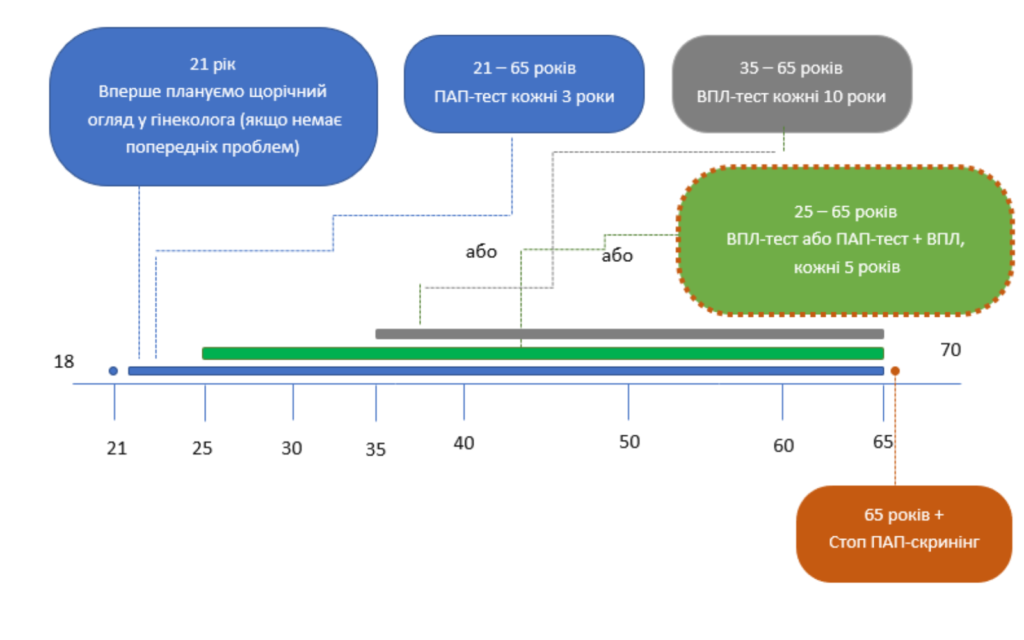
В Україні діє Стандарт щодо скринінгу раку шийки матки. Починаючи з 21 років, лікарі рекомендують проводити скринінг раз на п’ять років, до 65-річчя. В окремих випадках процедуру продовжують і під час менопаузи. План обстежень дозволяє вчасно помітити передракові стани, запобігти загостренню хвороби та повністю вилікувати жінку.
Для раннього виявлення РШМ, як правило, лікарі призначають ПАП-тест.

Що таке ПАП-тест

Як підготуватися до ПАП-тесту

Що означають результати ПАП-тесту

Досвід жінки з онкозахворюванням
ПАП-тест — абсолютно безпечна процедура:
За наявності внутрішньоматкової спіралі
Під час вагітності
Через кілька місяців після пологів
При грудному вигодовуванні
Для жінок, які планують вагітність
Що таке ПАП-тест?
ПАП-тест (англ. Pap test), мазок Папаніколау або цитологічний скринінг — метод мікроскопічного дослідження, винайдений грецьким доктором Георгіосом Папаніколау. Під час процедури гінеколог забирає невеликий шар клітин із поверхні шийки матки для подальшого обстеження.
Результати показують зміни в епітелії шийки матки, які можуть свідчити про ураження інфекцією, розвиток передракових станів, раку, також відображають гормональний фон жінки.

В Україні можна здати як традиційний ПАП-тест, так і ПАП-тест методом рідинної цитології. В чому різниця і що ефективніше?
Традиційним методом вважається нанесення біологічного матеріалу з щіточки на скельце одразу після його забору з шийки матки.
Рідинна цитологія передбачає, що щіточка з відібраним матеріалом занурюється у контейнер зі спеціальним розчином. Після чого в лабораторії за допомогою обладнання чистий клітинний матеріал наноситься на скельце для дослідження.
«У ПАП-тесті методом рідинної цитології клітини лежать на скельці майже відокремлено одна від одної. Лікарю-цитологу зручніше працювати з таким матеріалом. У традиційному ПАП-тесті матеріал із щіточки по-різному, неоднорідно розміщується на скельці. Певні пласти клітин можуть перекриватися, повністю їх не розгледіти. Я раджу віддавати перевагу рідинній цитології, але вибір за жінкою. У кожної свої можливості. Головне — регулярно відвідувати гінеколога, а далі лікар зорієнтує», — пояснює наукова консультантка медичної лабораторії ДІЛА.
Понад пів століття дослідження клітин шийки матки, спершу через класичний ПАП-тест, а пізніше — за допомогою рідинної цитології, залишається ефективним методом виявлення раку шийки матки в усьому світі. З широким впровадженням ПАП-тесту смертність від раку шийки матки в різних країнах скоротилася на понад 80%. Порівнюючи з іншими методами діагностики, цей тест дозволяє швидше знайти та контролювати будь-які зміни клітин.
Як часто треба робити ПАП-тест
Регулярність залежить від рекомендацій лікаря та обраного алгоритму обстеження. ПАП-тест рекомендується робити з 21 року і до 65, проводити дослідження можна кожні три роки за умови консультації щодо отриманих результатів із лікарем.
Ймовірність розвитку хвороби зростає, якщо жінка:
- рано почала статеве життя (до 16 років);
- палить;
- змінює статевих партнерів і не використовує презервативи;
- має ослаблену імунну систему;
- має ВІЛ-інфекцію.
«Залежно від результатів ПАП-тесту визначається подальше відвідування лікаря та частота обстежень. Наприклад, раз на рік або на три роки. Або ж гінеколог одразу порекомендує зробити кольпоскопію чи біопсію.
Біопсія — найточніший метод, якщо є підозра на передраковий стан. Але не обов’язково те, що покаже ПАП-тест, підтвердить біопсія. У цих досліджень немає 100% прямої кореляції. Це різні методики. Остаточний діагноз РШМ ставлять за результатами гістологічного дослідження», — доповнює Ольга Бурка.
Понад 95% випадків раку шийки матки пов’язують із наявністю папіломавірусу. Тест на ВПЛ перевіряє, чи є він у клітинах. Якщо висновки обох тестів негативні (тобто вірус відсутній і цитологія за ПАП-тестом у нормі), подвійне тестування роблять раз на п’ять років.
Зверніть увагу:
Негативний ВПЛ-тест не відображає патологічних змін шийки матки, а вони вже можуть відбуватися на момент обстеження. Найкраще поєднувати ПАП- і ВПЛ-тест для отримання точного результату.
«Передраковий стан або рак шийки матки може бути й за негативного ВПЛ-тесту. Це відбувається тоді, коли частинки вірусу папіломи людини повністю вбудовуються в ДНК здорових клітин, і ті починають неправильно ділитися, внаслідок чого і виникає рак», — пояснює експертка.
Позитивний результат ВПЛ-тесту — це вже привід зробити ПАП-тест. Останній покаже, що відбувається з клітинами шийки матки й чи варто взагалі хвилюватися. З одного боку, наявність ВПЛ свідчить про ризик розвитку раку та потребує глибшого дослідження. З іншого, статус ВПЛ+ часто співпадає з періодом активного статевого життя і без додаткових негативних факторів (наприклад, ВІЛ-інфекція, супутні захворювання, куріння) може не перерости в передракові клітини.
«Вірус папіломи людини — найпоширеніший вірус, що передається статевим шляхом. Від нього неможливо вберегтися на 100%, але в більшості випадків організм сам дає з ним раду, і жінка повністю позбувається вірусу. Однак це не виключає повторного інфікування ВПЛ протягом життя. Як і того, що наступного разу організм подужає вірус», — говорить Ольга Бурка.
Ефективним методом профілактики ВПЛ є щеплення. В ідеалі його проводять до початку статевого життя.
Наразі в Україні вакцинація від ВПЛ — рекомендована процедура. За кордоном щеплення проти ВПЛ є обов’язковим для дівчат та хлопців, починаючи з дев’яти років.
За даними Центру з контролю та профілактики захворювань у США, дітям достатньо мати два щеплення проти ВПЛ, якщо перше зробили до 15-річчя. Тоді друга доза вводиться через 6–12 місяців після першого щеплення.
Дітям 9–14 років, які отримали дві дози вакцини проти ВПЛ з інтервалом менш як п’ять місяців, потрібна третя доза.
У разі вакцинації проти ВПЛ після 15 років обов’язково робити три щеплення. Дози розподіляють протягом шести місяців.
Вакцинація від вірусу папіломи людини також вважається первинною профілактикою раку шийки матки. Але і вакцинована жінка має проходити скринінг.
«Рак шийки матки — це той рак, якого могло б взагалі не бути. Ми самі є першою лінією захисту. Жінкам слід регулярно відвідувати гінеколога та проходити скринінг у будь-якому віці. Це і є профілактика. Усі типи раку різні за своєю природою, але саме рак шийки матки можна не допустити або принаймні звести до мінімуму ймовірність розвитку цього захворювання», — наголошує наукова консультантка медичної лабораторії ДІЛА.
Як підготуватися до ПАП-тесту:
За добу бажано виключити:
статеві контакти;
застосування будь-яких місцевих препаратів, спринцювання, гігієнічних ванночок, свічок, кремів тощо;
огляд гінеколога, проведення вагіноскопії, кольпоскопії, УЗД.

Як підготуватися до ПАП-тесту
Проходити обстеження потрібно в перші «сухі» дні після менструації, жінкам у менопаузі — в будь-який день.
«Рекомендується дотримуватись цих вимог мінімум за 24 години, а краще за 48 годин до процедури. Чому це важливо? Елементи різних речовин можуть залишитися в піхві та потрапити на гінекологічну щіточку. Тоді як клітини шийки матки, необхідні для дослідження, зібрати буде складніше. Тож результати можуть бути неточними», — пояснює Ольга Бурка.
Деякі пацієнтки можуть відчувати біль, що ніби тягне внизу живота під час забору матеріалу, а після — мати кров’янисті виділення. Але це нормально.
«Сказати, що це болісні відчуття, навряд чи можна. Щіточки, якими забирається біологічний матеріал, м’які та ніжні. Багато залежить від того, як жінка налаштувала себе перед візитом до гінеколога. Що вона спокійніша та розслабленіша, то швидше і легше вдасться взяти матеріал із шийки матки. Та й із лікарем їй має бути комфортно. За потреби можна обрати іншого спеціаліста. Головне, щоб ніщо не стало перепоною, аби не робити ПАП-тест», — розповідає експертка.
Що означають результати ПАП-тесту
У лабораторії цитолог перевіряє, чи мають клітини шийки матки нормальний вигляд, чи зазнали певних змін. За відсутності підозрілих станів наступне обстеження можна робити через три роки. Та навіть позитивний результат ПАП-тесту не означає, що у вас рак. Відхилення від норми вказує на патологічні процеси, обстеження та лікування яких слід обговорити з гінекологом. Подальші дії спільно з фахівцем дозволять попередити та запобігти розвитку раку шийки матки.

Коли потрібна додаткова діагностика
Поширене дослідження шийки матки за допомогою кольпоскопа. Апарат допомагає роздивитися зміни на поверхні органа, які можуть бути небезпечними для здоров’я. Але цієї процедури не потребує кожна жінка.
Кольпоскопія призначається у разі поганої цитології, наприклад, коли є дисплазія шийки матки або персистенція ASCUS (Atipical Squamous Cells of Undetermined Significance, атипові клітини плоского епітелію незрозумілого походження, — прим. DIVOCHE.MEDIA) при позитивному ВПЛ.
Чи можна успадкувати рак шийки матки
«У цьому разі спадковість низька, але не виключається. Якщо мати або бабуся мали рак шийки матки, припускаємо, що жінка має такі ж слабкі захисні механізми в організмі, які можуть завадити їй перемогти вірус папіломи людини, і через певний час він спровокує передраковий стан. Але це не значить, що в неї буде рак шийки матки. Бо на розвиток цієї хвороби й на те, чи приживеться ВПЛ в організмі, впливають різні фактори», — зауважує Ольга Бурка.
Що раніше поставлять діагноз, то менше шансів рецидиву
Повернеться хвороба чи ні, залежить від того, на якій стадії було виявлено рак шийки матки. Впливає й те, як організм сприймає лікування, чи є супутні захворювання.
«Важливо, щоб жінки цікавилися в лікаря, як часто їм треба робити обстеження, якщо вони вже лікувалися від раку шийки матки. Щоб запитували, чи є якісь обмеження і що впливатиме на якість їхнього життя», — говорить експертка.
Її досвід
«Ніхто, крім тебе самої, не подбає про тебе»

Уже чотири роки Сніжана Пономаренко лікує гострий лейкоз. Жінка перенесла трансплантацію кісткового мозку, перебуває на обліку в гематолога. У 2021 році вона виїхала на лікування в Польщу і залишилась там жити. Що пів року проходить огляд у місцевого онкогінеколога, проводить необхідні дослідження. Спочатку все було добре, але останні два роки з’явилися незрозумілі симптоми.
«Мене хвилювали болі, як на критичні дні, та кров’янисті виділення. Оскільки я проходила хімієтерапію, опромінення “спалило” мої яйцеклітини, тобто мій організм за допомогою медикаментів ввели у штучну менопаузу. І в цьому стані з’явилися виділення, біль внизу живота, чого під час менопаузи, навіть штучної, не може бути. Я про це казала лікарю, але на оглядах нічого не було видно. Аналізи теж були в нормі.
На плановому огляді, як зазвичай, взяли мазок, все стандартно. Тижні за три лікар телефонує і каже: “Пані, запрошую вас на консультацію. Результати не дуже гарні, давайте ще перевіримо”. Зробили ПАП-тест, і він показав на слизовій шийці матки епітелій із передраковими клітинами», — розповідає Сніжана Пономаренко.
За словами лікаря Сніжани, це середній рівень тяжкості хвороби, і його вчасно виявили, тож є хороші шанси на швидке одужання.
Поки жінка готується до операції, згадує, що до того, як захворіла на рак, не мала звички регулярних чекапів. Хоча нині визнає: саме задля запобігання хворобам варто частіше навідуватися до лікаря.
«Як у нас усі думають: не болить, та й добре. Коли до вагітності в мене були проблеми з менструацією, зверталася до гінеколога, але щорічних оглядів не робила. Більше на гормони здавала аналізи, стандартні мазки, не було ПАП-тестів, — розповідає Сніжана. — За кордоном дізналася, що дівчатам з 18 років пропонують робити щеплення від вірусу папіломи людини, щоб попередити рак шийки матки. Це три дози: одна, за місяць друга і ще третя за пів року. Мені їх теж запропонували. Дві вже зробили, третю планую взимку. Взагалі цей вірус може потрапити до будь-кого. Десь збій в організмі — і він себе проявить».
Нещодавно жінка дізналася, що її знайома в Україні зараз перебуває у ремісії після раку молочної залози та проходить гінекологічні огляди, але про вакцинацію від ВПЛ їй не казали, хоча вона вже в зоні ризику.
«Я порадила поцікавитись у лікаря про щеплення, бо це щонайменше дає шанс, що рак шийки матки її омине. Треба піклуватися про себе, бо ніхто, крім тебе самої, не подбає про тебе», — наголошує Сніжана.